|
لذت از هوشبری با وبلاگ اکسیژن اکسیژن اولین وبلاگ تخصصی هوشبری دانشگاه علوم پزشکی همدان
|
آپنه خواب حالت خطرناكی است كه به صورت توقف تنفس حین خواب روی می دهد .دو نوع آپنه خواب وجود دارد: آپنه انسدادی و آپنه مركزی.
آپنه مركزی كه شیوع كمتری دارد هنگامی رخ می دهد كه مغز نمی تواند فرمان لازم برای حركت عضلات تنفسی و شروع دم را بدهد.
آپنه انسدادی كه بسیار شایع تر است هنگامی رخ می دهد كه به رغم تلاش فرد و عضلات تنفسی اش برای تنفس، هوا به داخل یا خارج از بینی و دهان وی جریان پیدا نكند.
اين اختلال يكي از شرايط پرخطر در ريكاوري به حساب مي آيد. پس همواره لازم است مراقب باز بودن راه هوايي بيمار باشيم.
منبع:http://www.gorganhooshbari.blogfa.com
ادامه مطلب شيوع پيشرونده آسم در كودكي به اين معني است كه متخصص بيهوشي با رقم رو به رشد اين كودكان كه در ليست جراحي روزمره قرار ميگيرند روبروست. حجم زياد جراحي روزانه موجب ميشود زمان كافي براي ارزيابي هم شرايط باليني كودك و نيز خطر بيهوشي عمومي، در اختيار نباشد.
منبع:http://www.gorganhooshbari.blogfa.com ادامه مطلب با وجود هشدارهای مکرر متخصصان بهداشت و درمان کشور نسبت به عوارض خطرناک داروی بیهوشی “هالوتان ” ، این دارو کماکان در چرخه بهداشت و درمان کشور رواج دارد و از این چرخه حذف نشد.
به گزارش خبرنگار سایت پزشکان بدون مرز به نقل از ایرنا ، این در حالی است که شورای بررسی و تدوین دارویی وزارت بهداشت، درمان و آموزش پزشکی سال گذشته اعلام کرد که هالوتان، پرمصرفترین داروی بیهوشی کشور است و رفته رفته تا سال آینده از چرخه درمان کشور حذف میشود و داروهای جدید بیهوشی در فهرست داروهای تحت پوشش بیمهها قرار میگیرد
ادامه مطلب
پروپوفول
پروپوفول شایعترین داروی تجویزی جهت القاء بیهوشی می باشد. بعلاوه در حین نگهداری بیهوشی استفاده می شود و یک انتخاب شایع برای آرامبخشی در اتاق عمل و در واحد مراقبت ویژه (ICU) است. به دلیل مناسب بودن این محلول برای رشد باکتری ها باید مراقب عفونی شدن دارو بود و روشهای استریل را به دقت در نظر گرفت. بنابراین این دارو باید به سرعت و حداقل ظرف شش ساعت پس از باز کردن ویال پروپوفل استفاده شود.
استفاده از پروپوفل آلوده باعث عفونت شدید و مرگ می شود. این دارو شیری رنگ بوده و دارای لیستین تخم مرغ است به همین دلیل در بیماران حساس ممکن است واکنش آلرژیک ایجاد کند. منبع:http://hoshbari87.blogfa.com
ادامه مطلب
جهت انجام بی حسی اپیدورال بیمار در وضعیت نشسته یا
خوابیده به پهلو(Lateral Decubitus)قرار گرفته
و پوست ضدعفونی شده و سوزن (Tuohy17 or 18Gauage)
از میان برآمدگی پوستی حاصل از تزریق حس بر موضعی به فضای بین مهره ای
کمری تعیین شده فرو برده می شود. http://hoshbari87.blogfa.com
ادامه مطلب
Capnograph
کپنوگراف (کاپنوگراف) چیست؟
نام اختصاری: مانیتورینگ CO2 اشباع شده، End Tidal CO2 (ETCO2)
کپنوگراف به چه معنی است؟
Capno : دی اکسید کربن Graph : صفحه نمایش جهت خواندن و ثبت کردن
برای چه به کار میرود؟
کپنوگراف میزان گاز CO2 در حجم هوای اشباع شده از ریه های بیمار را نشان میدهد.
فیزیولوژی :
سلول های بدن انسان نیاز به اکسیژن دارند، و این اکسیژن توسط خون به آنها میرسد. O2 به سلول ها تحویل داده میشود و پس از مصرف آن به وسیله سلول ها، گاز CO2 سمی تولید شده با گردش خون خارج میشود. خون، گاز CO2 را به سمت مویرگ های موجود در ریه ها هدایت کرده تا در بازدم های بعدی به فضای خارج فرستاده شوند.
چگونه کار میکند؟
دو نوع کپنوگراف به نام هایMain stream و Side stream وجود دارد. کپنوگراف های Main stream دارای یک سنسور CO2 هستند، که به یک تعدیل کننده راه هوائی متصل شده است. این تعدیل کننده بین تیوب مربوط به داخل نای بیمار و جریان هوائی ونتیلاتور قرار میگیرد. سنسور از یک منبع نوری، یک واحد نمونه گازی و یک فیلتر برشی چرخ مانند مرتبط با آشکازساز نوری تشکیل شده، که وظیفه فرستادن نور مادون قرمز(Infra red) از طریق تعدیل کننده را به عهده دارد. نور مادون قرمز توسط CO2 در جریان هوای بیرون رونده جذب میشود. هر چه میزان گاز CO2 بیشتر باشد، میزان نور مادون قرمز بیشتری جذب شده و نور کمتری به آشکار ساز میرسد. در این صورت سیگنال تولید شده به کپنوگراف فرستاده میشود، تا نمودار مربوطه بر روی صفحه نمایش ترسیم شود. کپنوگراف های نوع Side stream از گاز موجود در مسیر هوایی از طریق یک لوله کوچک نمونه برداری میکنند در مکانی مشابه با محل قرارگیری سنسور کپنوگراف Main stream تمامی اندازه گیری ها و پردازش سیگنال در درون خود کپنوگراف Side stream انجام میشود به روشی مشابه کپنوگراف Main Stream
منبع: ماهنامه مهندسی پزشکی
هايپرترمي بدخيم (MH) يك متابلوسيم بالاي نادر است و حالتي بسيار مرگ آور بوده كه وقتي بيمار مستعددر معرض داروهاي استنشاقي هالوژينك قرار ميگيرد ، برانگيخته ميشود(مثل: هالوتان ، انفلوران، دزفلوران و ايزوفلوران) و شل كنندههاي عضلاني دپلاريزان (مثل ساكشن كولين) يك ويژگي نهفته(استعداد نهفته) در اين سندرم وجود دارد، وجود مايوپاتيهاي متعدد(دستروني عضله) يك خطر بزرگ است .MH معمولا در پي تجويز يك داروي بيهوشي پيشرفت ميكند(ظاهر ميشود) و لازم نيست در همان ابتداي استفاده از دارو باشد، اين عارضه ميتواند بعد از عمل هم رخ هد.
اين عارضه پاتوفيزيولوژي مهم رهايي مقدار بسيار زياد و به طور غير معمول ازيون كلسيم داخل سلولي ميباشد كه منجر به انقباض بيش از حد عضله (اغلب در عضله ماضغه maeter) ميشود.....
ادامه مطلب
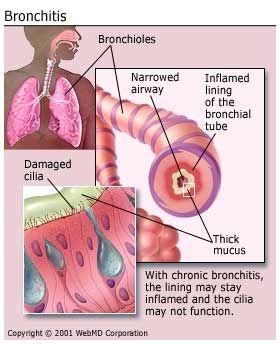
برونشیت مزمن چیست؟
منبع:http://hoshbari87.blogfa.com
برونشیت به معنای التهاب لوله های برونشی( نایژکها ) می باشد. زمانیکه نایژکها ملتهب یا عفونی می شوند، هوای کمتری قادر به عبور و ورود و خروج به ریه ها خواهد بود و معمولاً فرد مقادیر زیادی خلط در طی سرفه دفع می کند. بسیاری از افراد در طول زندگی ممکن است به برونشیت حاد دچار شوند که همراه با سرفه و دفع خلط در طی سرماخوردگی می باشد. برونشیت حاد معمولاً همراه با تب نیست. ادامه مطلب
برداشت حجم های زیادی از نیتروس اکسایدN2O در زمان القای بیهوشی باعث بالا رفتن غلظت و اثرات گاز ثانوی می شود به هنگام بهبودی از بیهوشی ، بیرون ریختن حجم های زیادی از نایتروس اکساید می تواند موجب پدیده ای شود که فینک آن راآنوکسی انتشاری نامید . این حجم ها میتوانند به دو طریق ایجاد هیپوکسی کنند . اول اینکه ، آنها ممکن است به طور مستقیم روی اکسیژن رسانی به وسیله جابجایی اکسیژن تاثیر بگذارند . دوم اینکه ، با رقیق کردن دی اکسید کربن آلوئولی ، آنها ممکناست موجب کاهش محرک تنفسی و لذا تهویه شوند . هر دوی این اثرات نیاز به حجم های زیادی از نایتروس اکساید دارند تابه داخل آلوئولها آزاد شوند . چون حجم های زیادی از نایتروس اکساید فقط در 5 تا 10 دقیقه اول بهبودی آزاد می شوند این مرحله ای است که بیشترین نگرانی را به وجود می اورد . این نگرانی با این موضوع شدت بیشتری به خود گرفته که5 تا10 دقیقه اول بهبودی ممکن است زمان بیشترین تضعیف تنفسی نیزباشد . به همین دلایل ، بسیاری از متخصصین بیهوشی اکسیژن 100% را برای 5 تا 10دقیقه اول زمان بهبودی تجویزمی کنند . این روش می تواند به ویژه در بیمارانی به کار رود که از قبل مبتلا به بیماریهای ریوی بوده اند یا در افرادی که احتمال تضعبف تنفسی در بعد از عمل برای آنها وجود دارد ( مثلا بعد از یکروش بیهوشی با نایتروس اکساید و مخدر ) . منبع:میلر2010
نام ژنریک : سدیم تیوپنتال
منبع:http://hoshbari87.blogfa.com/
نام تجاری : پنتوتال - نسدونال
فرمولاسیون :
متابولیسم :
نیمه عمر دارو 11.5 ساعت است . در کبد متابولیزه شده و به متابولیت ها و مقداری هم تغییر نیافته از کلیه دفع می شود . 85-75 درصد با آلبومین باند شده و اگر بیمار هایپوآلبومینی داشته باشد ، بیمار سریعتر بیهوش می شود و در نتیجه باید داروی کمتری بگیرد . اگر ph خون بالا باشد داروی کمتری با پرتئین باند شده و قدرت دارو بیشتر می شود . با هیپرونتیلاسیون آلکالوز ایجاد شده و بنابراین اثر دارو بیشتر می شود .
دوز :
بطور معمول دوز آنmg/kg 5-3است ، در افراد پیر و مسن دوز دارو mg/kg 3-2.5 و در کودکانmg/kg 6 می باشد . اگر رفلکس eye lash مثبت بود ، در حدود100-50 میلی گرم دارو را بار دیگر تزریق می کنیم .
اثرات :
1- عصبی مرکزی : حدود 30 ثانیه پس از تزریق سبب بیهوشی شده و بیشترین اثر را روی سیستم عصبی مرکزی دارد و سبب کاهش spinal cord reflex شده و اثر هیپنوتیک خوبی داشته ولی بیدردی آن کم است و نمی توان بیمار را با آن به surgical stage رساند مگر با دوز بالا . پنتوتال باعث کاهش میزان متابولیک مغزی شده که این کاهش اکسیژن خون مغز ، سبب کاهش جریان خون مغزی می شود و در نتیجه فشار داخل جمجمه ای کاهش می یابد . معمولا" هوشیاری پس از 5 تا 10 ثانیه برمی گردد . نسدونال یک داروی ضد تشنج نیز است . پنتوتال هم سمپاتیک و هم پاراسمپاتیک را بلوک کرده ولی سمپاتیک را بیشتر بلوک می کند و در نتیجه بیمار برادیکارد می شود .
2- قلب و عروق : سبب کاهش قدرت انقباضی قلب ، کاهش مقاومت عروق محیطی و کاهش ضربان قلب شده و در نتیجه باعث کاهش فشار خون می شود . افت فشار خون در بیماران هیپوولمیک و یا بیمارانی که داروی مخدر گرفته اند ، شدیدتر است . نسدونال بعلت کاهش فشار خون موجب تاکیکاردی رفلکسی می شود .
3- تنفسی : سبب دپرسیون تنفسی می شود ، چون مغر در حالت عادی به فشار دی اکسید کربن شریانی حساس است و تیوپنتال سبب کاهش حساسیت مغز به فشاردی اکسید کربن شریانی می شود ، که حتی ممکن است باعث آپنه نیز شود .این دارو تن عضلات برونش را افزایش داده ولی برونکواسپاسم با آن نادر است . 4- عضلات اسکلتی : در دوز بالا سبب کاهش تن ماهیچه ای شده که علت آن کاهش رفلکس طناب نخاعی است ولی بر روی neuromuscular junction تاثیری ندارد .
5- رحم : در دوز عادی اثری بر روی رحم نداشته ولی در دوز بالا سبب کاهش تن رحم می شود . نسدونال از جفت عبور کرده و سبب دپرسیون تنفسی نوزاد می شود . اگر نسدونال با دوزmg/kg 4 یا کمتر داده شود باعث تضعیف نوزاد نمی شود ولی با دوزmg/kg 8 سبب دپرسیون تنفسی نوزاد می شود . 6- چشم : فشار داخل چشمی را حدود 40 درصد کاهش می دهد . سبب گشادی مردمک شده ولی بعدا" باعث تنگ شدن مردمک می شود . light reflex تا مرحله surgical stage وجود دارد ولی رفلکس eye lash، eye lid و conjunctiva از بین می رود .
عوارض جانبی :
کاهش فشار خون و برادیکاردی (در بیماران هیپوولمیک کاهش فشار خون بیشتر است) - تضعیف تنفسی - نکروز بافت و آسیب به عصب (اگر عضلانی تزریق شود) - اگر داخل شریان تزریق شود باعث نکروز و اسپاسم شریان شده و سبب رنگ پریدگی و تاول آن قسمت می شود (برای درمان از گشادکننده های عروق استفاده می شود و همچنین پاپاورین نیز تزریق می شود) - اسپاسم برونش و حنجره (در بیماران مبتلا به آسم بهتر است داده نشود ولی منع مصرف مطلق ندارد ) - واکنش آلرزیک به دارو
کاربرد :
القاء بیهوشی(indaction) - نگهداری بیهوشی (maintenance) - درمان صرع - درمان فشار داخل جمجمه ای بالا
موارد منع مصرف :
انسداد راه هوایی - حساسیت به دارو - شانت راست به چپ ( در این صورت دارو بدون رقیق شدن وارد قلب و مغز می شود که بایستی دوز آن کاهش یابد ) - نارسایی کبد و کلیه ( دوز را کاهش نداده ، فقط آهسته تزریق می کنیم )
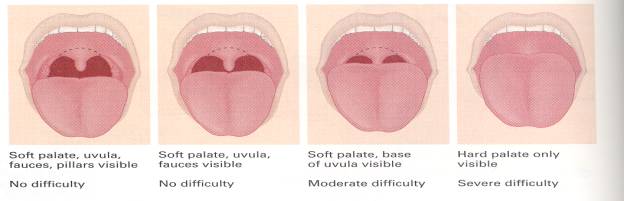
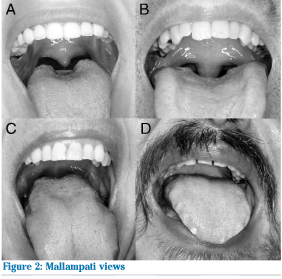
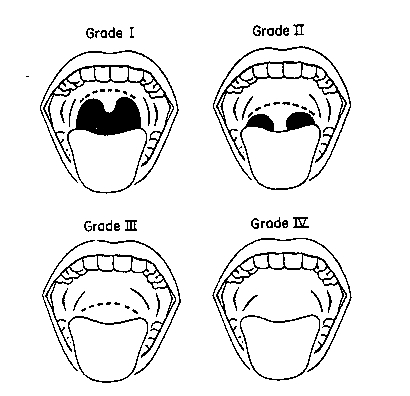
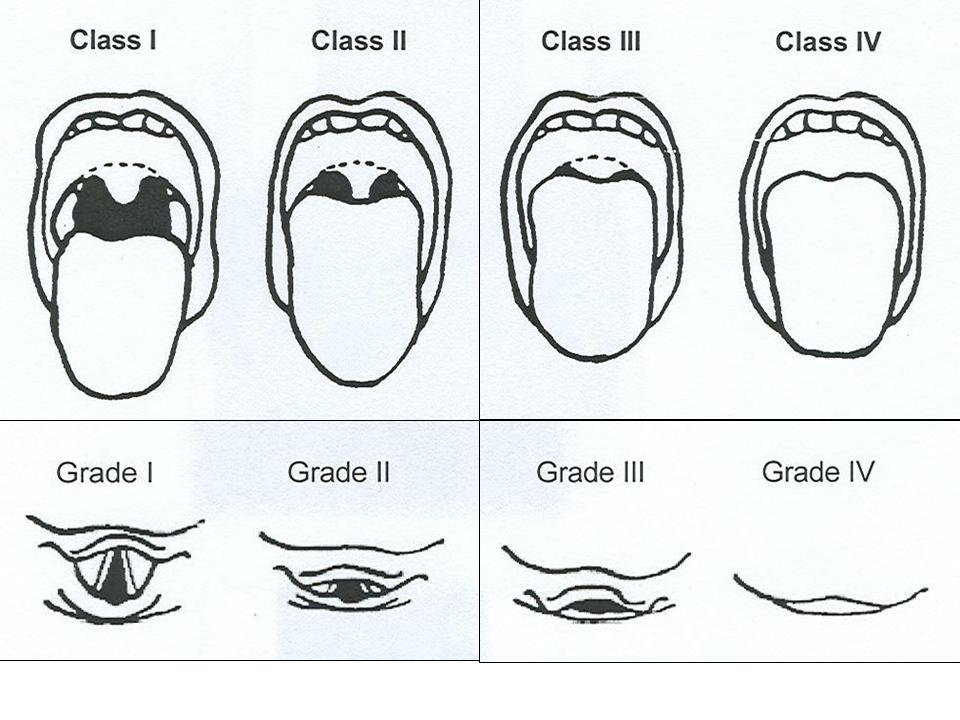
طبقه بندی راه هوایی (مالامپاتی) و نمای لارنگوسکوپی
تقسیم بندی راه هوایی بر اساس اندازه زبان و ساختمان قابل مشاهده گلو انجام می شود . برای انجام این معاینه بیمار را در وضعیت نشسته قرار داده و در حالی که سرش را در وضعیت خنثی نگه داشته است ، دهانش را تا حداکثر ممکن باز می نماید و زبان خود را تا حد امکان بیرون می آورد . بیمار در هنگام معاینه نباید «آ» بگوید ، چون منجر به اشتباه در کلاسبندی راه هوایی وی می شود .این معاینه قبل از عمل و بیهوشی جهت پیش بینی سهولت لوله گذاری نای انجام می پذیرد . این طبقه بندی بوسیله دیدن ساختمان های حلق می باشد که به آن طبقه بندی مالامپاتی نیز می گویند . بنابراین راه هوایی را به چهار کلاس تقسیم می کنند :
Class I : کام نرم ، چین قدامی و خافی لوزه و زبان کوچک دیده می شود . Class II : چین های لوزه و نوک زبان کوچک توسط قاعده زبان مخفی می شود . Class III : تنها کام نرم و قاعده زبان کوچک قابل مشاهده است . Class IV : حتی کام نرم هم قابل مشاهده نیست . بین عدد مالامپاتی و انچه در لارنگوسکوپی مستقیم دیده می شود و سهولت اینتوباسیون رابطه مستقیم وجود دارد . نمای ورودی گلوت هنگام لارنگوسکوپی مستقیم بصورت زیر درجه بندی می شود : Grade 1 : سوراخ گلوت بطور کامل قابل رویت است . Grade 2 : فقط بخش خلفی ورودی گلوت قابل مشاهده است . Grade 3 : نتها نوک اپی گلوت قابل مشاهده است و هیچ قسمتی از گلوت دیده نمی شود . Grade 4 : حتی اپی گلوت هم قابل مشاهده نیست .
اگر در معاینه زبان کوچک بطور کامل دیده شود ، کلاس یک راه هوایی و درجه یک نمای لارنگوسکوپی است و لوله گذاری نای آسان می باشد . اگر در معاینه بیمار کام نرم دیده نشود ، کلاس 4 راه هوایی و درجه 3و4 نمای لارنگوسکوپی است . لوله گذاری داخل نای توسط لارنگوسکوپی مستقیم غیر ممکن و یا مشکل است . منبع:http://hoshbari87.blogfa.com
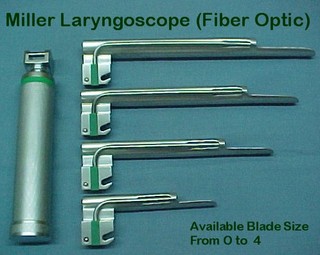
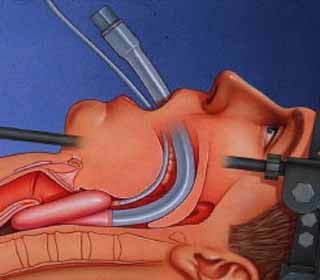
لوله گذاری تراشه
این کار برای
انواع لارنگوسکوپ
ملاحظات خاص در لوله گذاری تراشه:
شاخص هایی که نشان میدهد لوله گذاری آسان است یا مشکل؟
-فک تحتانی جلو آمده(دیدن حنجره را دچار اشکال میکند-تیغه بزرگتر یا تیغه مستقیم بهتر است)
-عدم توانایی در باز کردن دهان(آنکلیوزمفصل گیجگاهی فکی و یا تریسموس- پیش آگهی خوب نیست-لوله گذاری مشکل است -بهتر است در حالت بیداری و اسپری لیدو کایین لوله گذاری شود و رفلکس بلع از بین نرود)
-دهان کوچک که لارنگوسکوپ فضای مانده را پر می کند
-دندان های جلو آمده یا شل بودن آنها(هیچگونه فشار به آنها وارد نشود واز نظر خطر شکستن دندان ویا افتادن به حلق مشاوره دندانپزشکی قبل از عمل الکتیو بهتر است.در موارد اورژانس اگر بیمار هوشیار است توضییح داده شود که احتمال دارد که دندان شل صدمه ببیند.)
چاقی و کوتاه بودن گردن(حنجره بالاتر از محل طبیعی قرار میگیرد و استفاده از استیلت ممکن است سودمند باشد
عوارض لوله گذاری تراشه
آسیب به لب ها-شکستن دندان-خراشیدگی حلق-کنده شدن بافت آدنویید-خونریزی زیر مخاطی تار های صوتی-خونریزی از بینی-آمفیزم مد یاستین یا زیر جلدی-پنوموتراکس-ورم حنجره وادم تراشه و عفونت راه هوایی-حساسیت به ژل لوبریکانت-زخم تار های صوتی -زخم مخاط قدامی تراشه به خاطر تحریک و حرکت لوله -فلج تار های صوتی -آسپره نمودن بیمار-لذا لوله گذاری توسط فرد ماهر و بدن اعمال خشونت انجام شود.
نحوه لوله گذاری تراشه:
ارتفاع تخت را صورت بيمار درسطح گزيفوييد ما قرار گيرد.زير سر افراد بزرگسال يك بالش كوچك قرار دهيد و در پوزيشن sniffing (پوزيشني كه در اين حالت راه هوايي مستقيم و ديد خوبي دارد) قرار دهيد. لارنگوسكوپ را در دست چپ بگيريد (انگشتان به صورت پلكاني در دسته و تيغه قرار ميگيرد)وهرگز به صورت مشت بسته در دست نگيريد سپس با استفاده از انگشت شست و اشاره دست راست آرواره ها را از هم جدا كنيد تا لبها بين لارنگوسكوپ و دندانها فشرده نشود.تيغه از كنار راست زبان عبور دهيد و كم كم به سوي مركز و طرف چپ هدايت كنيد (زبان جارو ميشود) نوك تيغه لارنگوسكوپ بين اپي گلوت و قاعده زبان قرار گيرد و حالا بدون فشار به دندان ها و اهرم كردن لارنگوسكوپ به بالا وجلو برده شود كه در اين حالت ليگامانهاي هيپو گلوتي كشيده مي شود و اپي گلوت به بالا وبه طرف تيغه خم مي شود حالا گلوت را ميبينيد و بآساني لوله گذاري را مي توانيد انجام دهيد .فقط كافي است كاف لوله تراشه از گلوت عبور كند . كنترل صداي تنفسي ريتين با فشرده بگ و اطمينان از صحت كار و فيكس كردن درست لوله تراشه.هرگز اعتماد بنفس خود را از دست ندهيد چون شما راه باز كردن راه هوايي و حفظ آنرا ميدانيد .موفق باشيد.
مدت زمان لوله گذاري تراشه
يك دقيقه است. يا اينكه نفس خود را حبس كنيد زماني كه خودمان نياز به تنفس مجدد پيدا كرديم بايد سعي در لوله گذاري را خاتمه وپس از o2 تراپي مجددا" سعي كنيم.هرگز بيمار هيپو كسي را تحمل نكند.يك ايروي مناسب نيز در دهان قرار دهيد .
لوله گذاري تراشه در اطفال
چند تفاوت در آناتومي اطفال وجود دارد كه لوله گذاري را مشكل ميكند:
زبان بزرگ-گردن كوتاه-فك تحتاني كوچك-تارهاي صوتي در محلي بالاتر (محاذات c4) قراردارد ولي در بالغين در محاذات c6 .-اپي گلوت باريك و دراز و U شكل كه با تار هاي صوتي زاويه 45 درجه ميسازد.
باريكترين قسمت در قسمت غضروف كريكوييد است(به همن علت در اطفال از لوله تراشه بدون كاف استفاده ميشود چون با پر كردن كاف به اين ناحيه فشار وارد شده باعث ادم و انسداد مجرا ميگردد . لوله تراشه بدون كاف تا 8 سالگي مورد استفاده قرار مي گيرد(در بالغين باريكترين قسمت ناحيه تار هاي صوتي است) ضمنا" تنفس در نوزادان از را ه بيني است و اساسا" ديافراگماتيك (هواي اضافه اگر وارد معده نوزاد شود مستعد اختلال تنفسي ميشود).از لارنگوسكوپ تيغه مستقيم در نوزادان و شير خواران استفاده ميشود(ميلر شماره صفر براي نوزادان و يك براي شير خواران).ماسك رندل بيكر ساكrendel-baker-soucec بدون بالشتك در نوزادان به دليل نداشتن فضاي مرده بهتر است.snifing position بهترين است واكستانسيون زياد باعث اشكال در ديدن حنجره مي شود و به جاي كاف از پگ حلقي استفاده ميشود (گاز نمدار طوري كه حتي يك قطره آب از آن نچكد).
منبع:ehay2010.blogfa.com
LARYNGEAL MASK AIRWAY یا ماسک حنجره ای از یک ماسک پهن با یک کاف قابل باد شدن و یک تنه انعطاف پذیز با ID ٬ ۱۵ میلی متر استاندارد تشکیل شده است که می توان به لوله های دستگاه ونتیلاتور ٬ آمبوبگ و سیستم های بیهوشی وصل کرد . ماسک حنجره ای در سایز های مختلف وجود دارد که می توان آن را در سنین مختلف استفاده کرد . سایز مناسب برای بزرگسالان ماسک شماره ۴ می باشد .
این راه هوایی اغلب برای بیمارانی که در لوله گذاری معمولی مشکل داشته باشند و یا اینکه لوله گذاری غیر ممکن بوده است اندیکاسیون دارد و در مقایسه با لوله گذاری نای در غلظت های پایینتر داروهای بیهوشی تحمل پذیر تر است و احتمال ورم گلو نیز کمتر می باشد . با استفاده از این روش به جای اینتوباسیون می توان از عوارض شدید و احتمالی لارنگوسکوپی و لوله گذاری رهایی جست . یکی دیگر از کاربردهای LMA استفاده به عنوان راهنما برای لارنگوسکوپ فایبراوپتیک می باشد . ولی کاربرد این ماسک در محدودیت حرکات گردن یا تنگ بودن دهان امکان پذیر نیست . برای جایگذاری لارنژیال ماسک نیازی به لارنگوسکوپ نیست و می توان با قرار دادن سر و گردن در همان پوزیشن معمول برای لوله گذاری تراشه در حالی که زاویه آن به پشت زبان و متوجه عقب میباشد گذاشته می شود . البته روش دیگری نیز وجود دارد که برخی آنستزیست ها ترجیح می دهند که LMA را به سبک ایروی دهانی جایگذاری کنند . قبل از اقدام به جایگذاری باید از خال بودن کاف مطمئن شویم و بهتر است ماسک را با سرم فیزیولوژیک خیس کرد تا حرکت آن به سمت گلوت تسهیل شود . LMA به صورت کورکورانه در ریشه هایپوفارنکس قرار داده به صورتی که قسمت ماسک باز کننده راه هوایی در برابر سوراخ گلوت قرار بگیرد و هوا را به سمت ریه ها هدایت کند و کاف باد شده تا حدی راه مری را سد می کند . پس از جایگذاری ٬ بدون نگه داشتن ماسک حنجره ای ٬ بادکنک (کاف) آن را با ۳۰-۱۰ میلی لیتر هوا باد می شود . در این صورت معمولا حدود ۱.۵ سانتیمتر بالاتر از محل تنظیم اولیه ثابت می گردد . بعد از مطمئن شدن ٬ کیفیت ونتیله شدن بیمار و سمع صداهای تنفسی اقدام به فیکس LMA به لب بالا بوسیله چسب یا باند می کنند . بر آمده شدن جزئی بافت های قدام گردن که روی حنجره را می پوشاند ٬ نشاندهنده وجود ماسک در محل می باشد که در هنگام باد کردن کاف قابل لمس و رویت است . با لارنژیال ماسک ونتیلاسیون ریه امکان پذیر است ٬ هر چند که رسیدن به این هدف در مقایسه با لوله گذاری تراشه کافدار کمتر قال پیش بینی است . همچنین جهت تهویه با فشار مثبت راه هوایی به میزان ۳۰-۲۵ سانتیمتر آب کمتر قابل اطمینان است . عیب عمده استفاده از این ماسک عدم حفاظت کامل در مقابل اشتنشاق محتویات معده می باشد .
منبع:ehay2010.blogfa.com
پالس اکسي متر (Pulse oximeter) به چه معني است؟
Pulse : تغييرات شريان خوني با هر ضربان قلبي
پالس اکسي متر وسيله اي است جهت اندازه گيري نرخ و ميزان اکسيژن در هر ضربان شريان هاي خوني. پالس اكسيمتري: بررسي غيرتهاجمي اشباع اكسيژن شرياني مي باشد كه از طريق اتصال يك گيره يا پروب به لاله گوش يا انگشت بيمار ممكن ميگردد. درصد بيان شده در واقع نسبت اكسيژن به هموگلوبين است. اين دستگاه بصورت قابل اعتمادي وضعيت قلبي تنفسي بيمار را نشان ميدهد چرا كه مي تواند به شما بگويد كه چگونه عروق محيطي در سيستم گردش خون بيمار اكسيژنگيري ميكنند . همچنين میزان تأثير مداخلات شما را مانند اكسيژن درماني /دارودادن، لوله گزاری، ساكشن كردن و كمكهاي تنفسي تعيين ميكند.
پالس اكسيمتر ابزار مناسبي است كه ميتواند هيپوكسي را پيش از بروزعلائم و نشانههاي آن تشخيص دهد و علاوه بر تشخيص هيپوكسي ابزار مناسبي براي پايش كارآيي لوله هوايي و اكسيژن درماني به منظورتشخيص بهبودي يا بدتر شدن بيمار نيز محسوب ميشود.
اندازه گیری گازهای خون اطلاعات بسیار مهمی را در مورد میزان اکسیژن خون و اسیدی و بازی بودن ان مشخص می کند ، و پالس اکسیمتر این اطلاعات را به صورت لحظه ای به ما میدهد
چشم انسان برای تشخیص کم اکسیژنی خون بسیار ضعیف است . حتی در شرایط ایده آل ، پزشکان خبره نمی توانند کم اکسیژنی را تشخیص دهند مگر اینکه مقدار آن به مقدار 80% برسد
مقادير نوعي
علل محاسبه ي غلط دستگاه پالس اکسیمتر
هر وضعيتي كه جريان خون ناحيه متصل به پروب را دچار اختلال نمايد باعث اشتباه شدن درصد پالس اكسيمتر مي شود. عوامل متعددي بر صحت پالس اكسيمتري اثر ميگذارند و باعث ميشوند كه پالس اكسيمتر درصد نادرست را نشان داده يااصلاً درصدي نشان نميدهد که عبارت اند از
1.كافي نبودن جريان خون درون بافت ( هيپوولمي يا هيپوترمي)
2.مطابقت نداشتن سرعت ضربان يا موج نبض پالس اكسيمتر با نبض واقعي بيمار.
3.ناهنجاريهاي هموگلوبين.
4.عدم وجود نبض در يك اندام.
5.آنمي؛ دربيماراني كه به شدت آنميك هستند اگرچه SpO2 ممكن است نرمال باشد، ولي مقداركل هموگلوبين دردسترس براي حمل اكسيژن ممكن است به طورقابل توجهي كاهش يافته باشد به طوري كه بيمار، در سطح سلولي دچار هيپوكسي شده باشد. 6.انقباض عروق محيطي ( سپسيس، هيپوترمي يا آسيب اندام ها بر اثر سرما) 7.لاك ناخن 8.رنگ حنا
9.مسموميت با مونو اكسيد كربن: پروب پالس اكسيمتر نميتواند بين هموگلوبين اشباع با اكسيژن يا مونو اكسيد كربن تفاوت قائل شود.درواقع هموگلوبين بيمار به جاي اكسيژن با مونو اكسيد كربن اشباع شده است. از آنجا كه تمايل هموگلوبين به مونواكسيد كربن، 200 تا 300 بار بيش از تمايل آن به اكسيژن است، بخش عمدهي هموگلوبين خون با مونو اكسيد كربن اشباع ميشود. اين امر باعث ايجاد وضعيت هيپوكسيك كشنده مي شود، اماSpO2 هم چنان بالاست. دراين وضعيت بايد بيمار را به صورت كلي ارزيابي كنيد.
منبع:ehay2010.blogfa.com
مقدمه عوارض شناخته شده هنگام استفاده از لوله تراشه شامل عوارض حین و بعد از لولهگذاری و عوارض بعد از خارج کردن لوله از تراشه میباشد که با کنترل دقیق و مداوم از این عوارض کاست.
ب) عوارض لولهگذاری هنگامی که لوله در محل خود برای مدتی قرار دارد ج)عوارض بعد از خارج کردن لوله تراشه
الف)عوارض حین لوله گذاری داخل تراشه ادامه مطلب
در فایل زیر اقدامات لازم برای اداره ی راه هوایی و لوله گذاری تراشه به طور کامل توضیح داده شده است. منبع:درسنامه ی دکتر مظفری مدرس رشته ی هوشبری دانشگاه علوم پزشکی همدان
آلفنتانیل{راپیفن}
دارای فرم آمپول 10cc=5000micg می باشد. بنابراین هر سی سی 500micgدارو دارد. آماده سازی
یک سرنگ 5cc برداشته و 5ccاز آمپول را درون آن می کشیم. آماده سازی برای نوزادان برای نوزادان هر سی سی آلفنتانیل 50micg دارو دارد.بنابر این یک سرنگ 5cc برداشته 0/5cc از امپول را کشیده و با 4/5cc اب مقطر رقیق می کنیم.
نکته:با فرمول {سفا }دوز مخدرها را بهتر حفظ کنیم. سوفنتانیل 1cc=5micg فنتانیل 1cc=50micg آلفنتانیل 1cc=500micg
سوفنتانیل
امپول 10 سی سی که هر سی سی
5micgدارو دارد.بنابر این کل امپول 50micg
دارو دارد.
اماده سازی
یک سرنگ 5 سی سی برداشته و 5cc از امپول را درون ان می کشیم. اماده سازی برای نوزادان هر سی سی از سوفنتانیل برای نوزادان 1micg
دارو دارد. بنابر این 1 سی سی از امپول را کشیده و با 4 سی سی اب مقطر رقیق میکنیم.
لیدوکایین 2درصد توجه داشته باشید که لیدوکایین مورد استفاده در بیهوشی جنرال{عمومی} لیدوکایین 2درصد است نه 5 درصد. از این رو در کشیدن لیدوکایین باید همواره به این نکته توجه کنیم. ادامه مطلب اتراکوریوم دارای 2 نوع امپول 2.5 سی سی و5 سی سی می باشد که در هر 2 نوع امپول در هر سی سی 10 میلیگرم دارو وجود دارد. بنابر این این امپول 5 cc 50 میلیگرم و امپول 2.5 سی سی25mg دارو دارد.
ادامه مطلب ساکسینیل کولین دارای 2فرم امپول و ویال می باشد. امپول امپول 5ccکه هرسی سی 20mgدارو دارد.{2درصد} اماده سازی یک امپول 5 ccبرداشته وکل امپول را در ان میکشیم. اماده سازی برای نوزادان ساکس مورد نیاز برای نوزادان 0.4درصد است یعنی هر سی سی 4 میلی گرم دارو دارد. برای این کار 1 سی سی از امپول 5 سی سی را کشیده و با 4 سی سی اب مقطر رقیق می کنیم.
اپی نفرین{آدرنالین}
دارای فرم آمپول 1cc=1mg=1000micg
است.به همین دلیل به ان 1 در 1000
می گویند.
اماده سازی ادرنالین 1 در10000
یک سرنگ 10cc برداشته کل امپول
1cc را در ان کشیده و با 9cc اب مقطر
رقیق می کنیم.
اماده سازی ادرنالین 1 در 200000
1cc از محلول 1 در 10000 را کشیده و با 19cc اب مقطر رقیق می کنیم.
میدازولام دارای 2 فرم امپول میباشد: امپول 1ccکه 5mg دارو دارد و امپول 5cc که هر سی سی 2mg دارو دارد. میدازولام کاربردی در اتاق عمل 0.1 درصد است یعنی هر cc از ان 1mg دارو دارد.
ادامه مطلب نسدونال IV DOSE=3-5mg/kg RECTAL DOSE=20-30mg/kg مثال:برای induction یک فرد 70kgچند cc نسدونال لازم است؟
ادامه مطلب
نسدونال {تیوپنتال سدیم} نسدونال در اتاق عمل به دو شکل ویال نیم گرم و ویال یک گرمی وجود دارد. این ویالها معمولا به صورت رقیق شده در یخچال اتاق عمل وجود دارد.
ادامه مطلب 1-در هنگام شکستن امپول ها مواظب دستان خود باشید.برای پیش گیری از بریدگی دستان خود از کاغذ سرنگ ها استفاده کنید. 2-شکستن امپول لیدوکایین 2 درصد معمولا دشوار است.بهتره قبل از شکستن ان با یک امپول لیدوکایین دیگر چند بار دور سر امپول کشیده و سپس به ارامی ان را بشکنیم. 3-در هنگام کار با سرنگ مواظب باشید needle stick نشوید. 4-در هنگام هواگیری داروها مواظب باشید دارو به چشم شما و اطرافیانتان نپاشد. 5-اگر به هنگام کشیدن دارو به هر دلیل دارو یا سرنگ un شد داروی کشیده راoff کرده و دوباره این کار را انجام دهید. 6-قبل از استفاده از داروهایی که به شکل ویال هستند حتما سر ویال را پنبه الکل بکشید. 7-پس از اماده کردن هر دارو حتما نام دارو وتاریخ را روی دارو بنویسید. 8-یک بار فبل از کشیدن و یک بار بعد از کشیدن دارو نام دارو را با دقت کنترل کنید.زیرا بعضی از داروها از نظر شکل و یا رنگ امپول شبیه هم هستند. 9-در هنگام کشیدن پروپفول دارو را زود بکشید تا احتمال الودگی ان کاهش یابد. 10-اتروپین/دگزا و پلازیل را در سرنگ 2ccبکشید. 11-اترا/ساکس/میدازولام/لیدو2 درصد و افدرین را در سرنگ 5 سی سی بکشید.
این کتاب تألیف دکتر افشین فرهانچی متخصص بیهوشی و مراقبت های ویژه و استادیار دانشگاه علوم پزشکی همدان و خانم فریبا امامی کارشناس هوشبری و مدرس دانشگاه علوم پزشکی همدان می باشد.
برای یک کاردان یا یک کارشناس هوشبری اگاهی از آناتومی دستگاه تنفس بسیار مهم و حیاتی است. در فایل زیر که برای دانلود قرار داده ام کلیه ی اجزای دستگاه تنفس با تصاویری واضح مورد بحث و بررسی قرار گرفته اند.
گاها ممکن است راه هوایی بیمار طی مراحلی در ابتدا یا انتهای بیهوشی تحریک شده باشد: الف|در موقع Intubation با انجام لارنگوسکوپی های مکرر و خشن روی بیمار/سبکی بیهوشی در طول عمل و زور زدن های مکرر وتحریکات شدید در راه هوایی. ب|موقع خارج کردن لوله تراشه در حالی که لوله بیمار را کاملا تحریک نموده وبیمار در حال زور زدن وتحریک شدید است/ ساکشن کردن بیش از اندازه وخشن در حالی که رفلکس های راه هوایی بیمار برگشته وبیمار در حال تحریک شدن باشد وعدم ساکشن ترشحات کامل بیمار وباقی ماندن مقداری از ترشحات هنگام خارج کردن لوله تراشه. علایم انسداد راه هوایی بیمار متعاقب لارنگو اسپاسم:
بیمار حرکات تنفسی را انجام میدهد/ یعنی حرکات قفسه ی سینه و دیافراگم را می توان مشاهده کرد اما این حرکات تنفسی در بگ قابل مشاهده نیست.یعنی بگ پر و خالی نمی شود و اگر دست خود راجلوی دهان بیمار قرار دهیم نه هوایی وارد و نه هوایی خارج میشود.عضلات بین دنده ای و شکمی همگی به کمک بیمار امده و شدیدا فعالیت می کنند تا بتوانند راه هوایی بسته شده در ناحیه ی گلوت که ناشی از اسپاسم عضلات حلقی است را برطرف نمایند. در صورتی که نتوان اسپاسم را به سرعت برطرف کرد رفته رفته میزان اشباع Hb از O2پایین وپایین تر می رود .{افت saturation} و بیمار به طرف سیانوز پیش می رود که ابتدا با کبود شدن لبهای بیمار شروع شده و قابل مشاهده است. در این گونه موارد چه باید کرد؟ اگر عمق بیهوشی همچنان برقرار است ابتدا با جایگذاری Airwayمناسب با وضعیت ییمار و با فیکس کردن ماسک اکسیژن مناسب روی صورت بیمار و بالا کشیدن فک تحتانی و برقراری فلوی مناسبی از اکسیژن8 تا 10 لیتر در دقیقه سعی در باز کردن راه هوایی می نماییم شاید این علایم انسدادی ناشی از افتادن قاعده ی زبان روی گلوت ایجاد شده باشد. در صورتی که با این روش راه هوایی باز نشد با انجام ونتیلاسیون ملایم سعی در باز کردن راه هوایی می نماییم .این در حالی است که فک تحتانی را همچنان بالا نگه داشته ایم.در صورتی که انسداد شدید باشد و Saturationبیمار همچنان در حال سقوط باشد اخرین حربه استفاده از.05mg/kgساکس به صورت IVجهت رفع اسپاسم است.در این صورت عضلات حلقی شل شده و راه هوایی به سرعت باز خواهد شد.بنابراین بیمار باید تا برگشت کامل تنفس حمایت تنفسی شده و عواملی که سبب اسپاسم بیمار گردیده بودند برطرف گردد. نکته1:اگر در موقع لارنگواسپاسم IV LINEبرای بیمار برقرار نبود از راه sub lingual{زیرزبانی}برای بیمار ساکس تزریق می کنیم. نکته2:در افرادی که مصرف ساکس کنترااندیکه است می توان از اترا یا میواکوریوم استفاده کرد. اقتباس از جزوه ی استاد اسدی مدیر گروه هوشبری و عضو هیئت علمی دانشگاه علوم پزشکی همدان
دوز داروهای پرکاربرد نسدونال: IV DOSE:3-5mg/kg RECTAL DOSE:20-30mg/kg میدازولام: SED DOSE:0/025-0/05mg/kg INDUCTION DOSE:0/1-0/2mg/kg دیازپام: SED DOSE;0/1-0/2mg/kg INDUCTION DOSE:0/3-0/5mg/kg فلومازنیل: تک دوز 0/1-a0/2mg/kg کتامین: IV DOSE:1-2mg/kg IM DOSE:5-10mg/kg Painless Dose:0/25 mg/kg پروپفول: دوز ضد تهوع و استفراغ:10-20mg INDUCTION DOSE:1-2mg/kg دوز انفوزیون برایMaintenance 100-200micg/kg/min دوز انفوزیون:50micg/kg/min ساکس: دوز شل کنندگی:2mg/kg دوز واگولیتیک:0/01mg/kg پانکرونیوم{پاولون} ED95:0/07 mg/kg INDUCTION DOSE:0/08 mg/kg REPEAT DOSE:0/02mg/kg وکورونیوم: ED95;0/3mg/kg FAST EFFECT:1/2 mg/kg آتراکوریوم: INDUCTION DOSE:0/5 mg/kg ED95:0/2mg/kg REPEAT DOSE:0/2 mg/kg سیس اتراکوریوم ED95:0/05mg/kg : میواکوریوم ED95=0/07-0/08mg/kg آتروپین: 0/02-0/03MG/KG دوز واگولیتیک:0/01-0/02mg/kg مورفین: 0/1-0/2g/kg پتدین{مپریدین}: IV DOSE:1-2mg/kg IM DOSE;0/5-1mg/kg SHIVERING DOSE:0/5mg/kg فنتانیل: child:2-3micg/kg adult:1-2mic/kg بیماران قلبی ;INDUCTION:50-150micg/kg سوفنتانیل: 0/1-0/2micg/kg بی دردی ایجاد می کند 10-20micg/kgبه عنوان هوشبر 0/5-5micg/kgبی دردی شدید ایجاد می کند. آلفنتانیل{راپیفن} 7-14micg/kg رمی فنتانیل{آلتیوا}: INDUCTION DOSE:1micg/kg pain less Dose:0/05-2micg/kg پنتازوسین: 0/5-0/6mg/kg متادون: 0/1-0/2mg/kg نالوکسان: دوزmicg/kg0/3-0/1 فقط اثرات دپرسیون تنفسی مخدرها را ریورس می کند. micg/kgکل اثر مخدرها را ریورس می کند.دوز 1-4 micg/kg/h دوز3-5در مسمومیت های شدید برای جلوگیری از تکرار دوز
|
|
| [ فالب وبلاگ : ایران اسکین ] [ Weblog Themes By : iran skin ] |